糖尿病

糖尿病とは、少しの工夫で
うまく付き合っていける病気
生活習慣病とは、「生活習慣が悪かったために発症してしまった病気」という意味ではありません。
たとえば代表的な生活習慣病の疾患である糖尿病を例にとると、発症の原因は「生活習慣が悪かったから」ではありません。もともと血糖値が上がりやすい体質であったり、他の病気や遺伝的な要因が関わっていることも多いのです。
大切なのは、生活習慣を整えること。つまり、生活の中に少し工夫を取り入れることで、病気とうまく付き合っていくことができます。
私たちは、そのサポートをすることができると考えています。
糖尿病治療はチームで行う治療
当クリニックでは、糖尿病治療はチームで行う治療と考えています。
糖尿病療養指導士の資格を持つスタッフが在籍しており、医師だけでなく、他職種が連携してサポートできる体制を整えています。
ただし、実際に治療を続け、これからの人生を歩んでいくのは患者様ご自身です。私たちは患者様をチームの一員と考え、一人ひとりの生活スタイルに合わせたオーダーメイド治療を行っています。
糖尿病と正しく向き合い、継続して治療を続けることで、健康な人と変わらない豊かな生活を送ることができます。
治療がうまくいかない方、妊娠糖尿病といわれた方、1型糖尿病の方、手術前に血糖コントロールが必要な方、将来の発症が心配な方まで、さまざまな方のお悩みに対応しております。どうぞお気軽にご相談ください。
こんな方に受診をおすすめします
- 健康診断で血糖値やHbA1cの数値で異常を指摘された方
- 以前は糖尿病で通院していたものの、現在は受診していない方
- ご家族に糖尿病の方がいて、自分も将来発症しないか不安を感じている方
- 今まさに糖尿病で治療中だが、思うような結果が出ていない方
- 「のどの渇き」「トイレが近い」「急な体重減少」など、糖尿病を疑う症状がある方
当クリニックにおける
糖尿病治療の強み
01患者様一人ひとりに寄り添った
オーダーメイド治療

当クリニックでは画一的な治療ではなく、医師・看護師・管理栄養士がチームで連携し、患者様の生活習慣全体を見直しながら、それぞれのライフスタイルや状態に合わせた適切な治療方針を提案し、血糖コントロールをサポートします。
02専任の
管理栄養士による
マンツーマンの
栄養相談

当クリニックでは専任の管理栄養士が常勤しております。
「適切な食事量や内容がわからない」「外食が多く食事療法がうまくいかない」といったお悩みに対して個々のライフスタイルに合わせた食事プランを作成いたします。
食べ方のポイントや、簡単なレシピの紹介など、実践しやすいアドバイスを通じて、健康の維持をサポートします。
03クリニック内で
さまざまな
検査が行えます
HbA1cや血糖値はもちろん、肝機能や腎機能などの生化学検査も約15分ほどで結果が出るため、薬による副作用の確認が可能です。
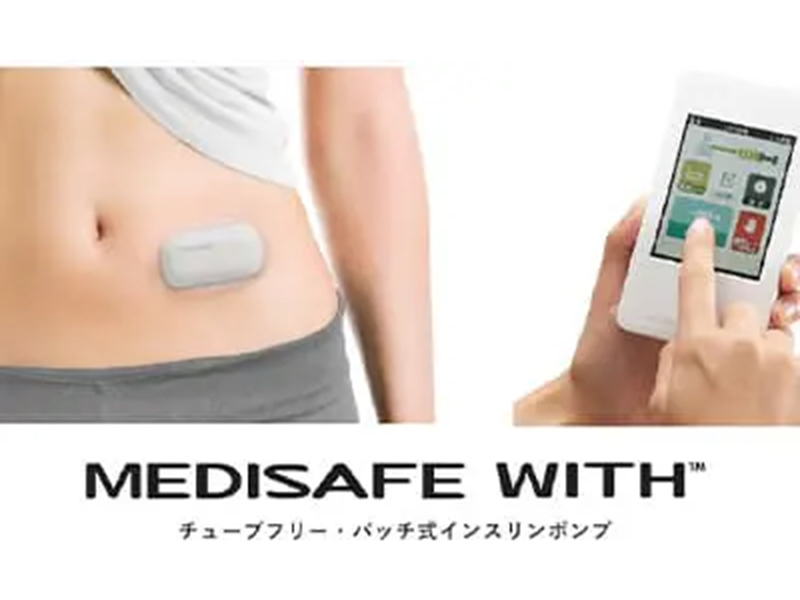
腕に装着するだけで血液を出さずにリアルタイムな血糖測定が可能なリブレ2センサーやDexcom G7も対応しております。
そのほか、1型糖尿病の方ではインスリンポンプの管理や導入も行なっております。
04糖尿病で
起こりうる
周辺疾患にも
幅広く対応
糖尿病の方では、血糖値だけに捉われず全身の健康を見据えた包括的な診療を大切にしています。
当院ではエコー技師による検査も定期的に行うことで、悪性腫瘍の早期検索や動脈硬化の進展を定期的に行います。
そのほか、糖尿病と深く関わる周辺疾患にも対応し、総合的な健康管理をサポートします。
05負担を
できるだけ軽減

糖尿病をはじめとした慢性疾患では通院を継続することがとても大切です。
当クリニックでは、待ち時間の短縮や検査の効率化など、できるだけ患者様の通院の負担を最小限に軽減できるよう取り組んでおります。
糖尿病と診断を受けた方へ
Point.糖尿病と診断されたら…
当クリニックでは、糖尿病と診断された方に対し、オリジナルの冊子をお渡ししています。
糖尿病について知っておかれた方がいい知識や、治療についてのことをご紹介しておりますので、今後の糖尿病治療に大いに役立つ冊子となっています。ぜひご覧ください。
糖尿病に関する基礎知識
糖尿病とは
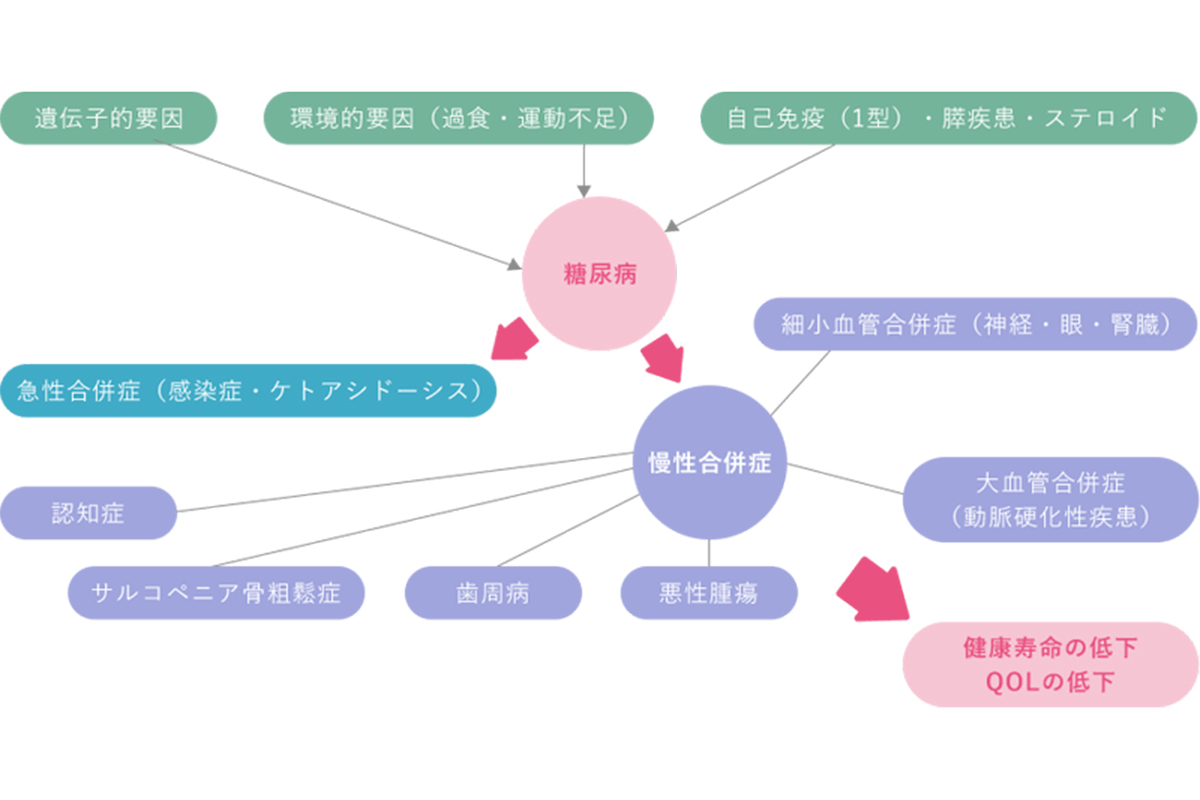
糖尿病は、血糖値が長期間高い状態が続くことで、合併症のリスクが高まり、健康寿命の短縮や生活の質(QOL)の低下を招く恐れのある病気です。
近年、世界的に糖尿病患者は増加傾向にあり、日本でも5〜10人に1人が該当すると推定されています。血糖値の上昇には、遺伝的要因や1型糖尿病のように自己免疫が膵臓のインスリン分泌を妨げるケース、また肥満や肝機能障害などによってインスリンの効きが悪くなるケースがあります。
診断は、空腹時血糖値が126mg/dl以上、あるいは随時血糖値が200mg/dl以上で、さらにHbA1cが6.5%以上であれば糖尿病と判定されます。HbA1cが6.5%未満でも血糖値が一時的に高い場合は「境界型糖尿病(糖尿病予備軍)」と呼ばれ、食事や運動療法に加え、一部の内服薬で予防的な治療を行うことがあります。
糖尿病の診断
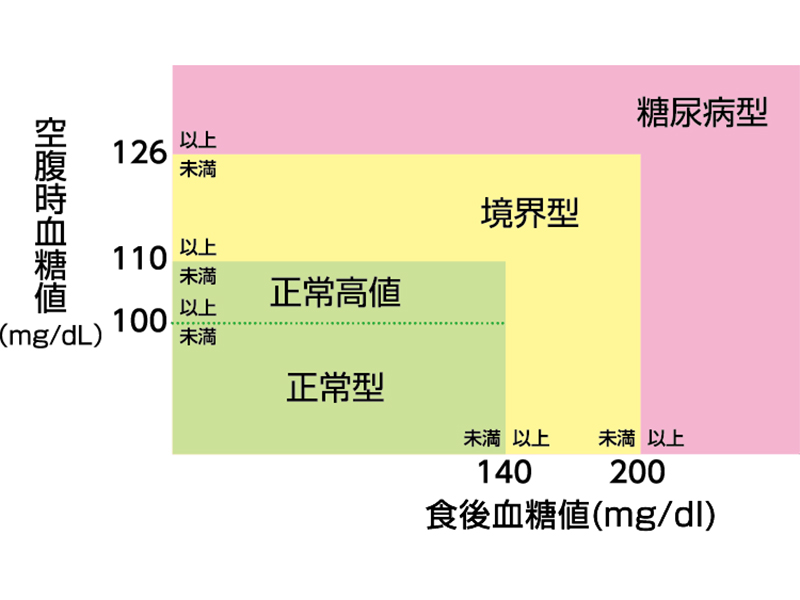
糖尿病型の血糖値に加えて、HbA1cが6.5%以上であれば糖尿病と診断されます。HbA1cは、糖尿病や予備軍の判断において重要な指標です。
放置すると合併症のリスクが高まる可能性があるため、早期に対応することが大切です。
2型糖尿病について
1型糖尿病や特定の遺伝子異常、妊娠糖尿病を除いたほとんどのケースは2型糖尿病に分類され、日本の糖尿病患者のうち10人中9人以上がこのタイプにあたります。
2型糖尿病の病態
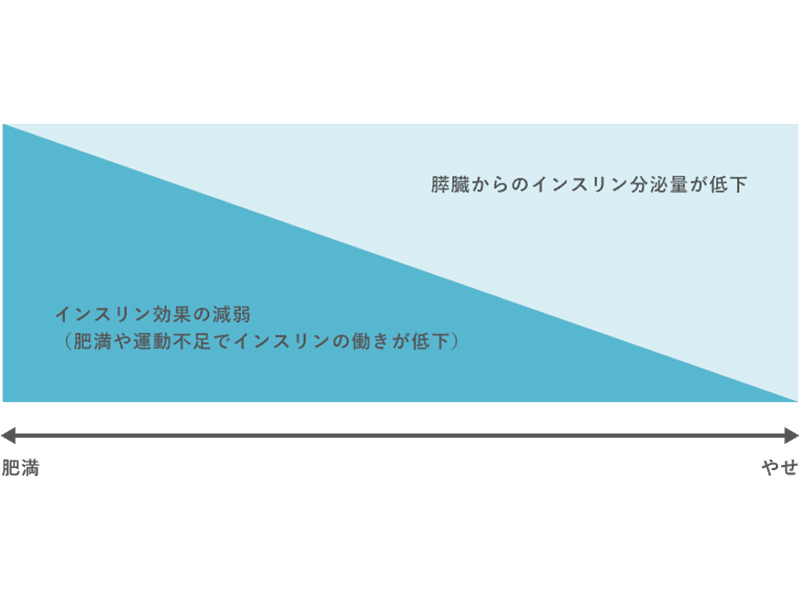
原因は、インスリンの分泌低下と体内でのインスリンの働きの低下の両方にあります。
2型糖尿病は症状の幅が広く、個々に合わせた治療計画が重要です。
「同じ年代の友人は同じ糖尿病で治療中なのに、私の薬の種類や量が違う」と感じたことはありませんか?
これは、原因や病気の重症度、治療の目標が人それぞれ異なるためです。
1型糖尿病について
膵臓のβ細胞(インスリンを分泌する細胞)が急速に破壊され、体内のインスリン量が不足して発症するのが急性1型糖尿病です。
これとは別に、インスリン分泌が徐々に低下して進行する「緩徐進行1型糖尿病」と呼ばれるタイプもあります。
多くは子どもの頃に発症することが多く、以前は小児糖尿病やインスリン依存型糖尿病(IDDM)と呼ばれていましたが、近年では成人になってから発症する例も増えています。1型糖尿病の原因はまだ明確には解明されていません。
主なインスリン治療
-
基礎カーボカウント
食事から摂る糖質を、1日の中で適切に配分する方法です。
-
応用カーボカウント
摂取する糖質量(炭水化物量にほぼ相当)を計算し、それに合わせてインスリンを注射する方法でもあります。
多くの1型糖尿病は、2型糖尿病とは異なり、発症時からインスリン治療が長期間にわたって必要になります。
可能な場合は、カーボカウントという方法を用いたインスリン注射を行い、当クリニックスタッフが習得までしっかりサポートします。
近年ではIT技術の発展により、インスリン治療の負担も大幅に軽減されています。
当クリニックでは、リブレセンサーなどの持続血糖測定器や、チューブレスのインスリンポンプ(プログラムされた量を自動で注入するタイプ)も外来で導入可能です。病状によっては、入院による治療をおすすめする場合もあります。
Point.1型糖尿病患者会について
国内の1型糖尿病患者は欧米と比べて少なく、糖尿病全体の中でも少数派にあたります。
そのため、社会での理解はまだ十分とは言えず、学校生活や就職、結婚などさまざまな場面で知識やサポートが求められます。
患者様ご本人やご家族が経験を共有し、励まし合い、情報交換を行うことで、多くの課題が解決されやすくなります。
日本糖尿病協会を中心に、各地域では1型糖尿病の患者・家族会が活発に開催されており、カウンセリングやサマーキャンプ、新薬情報の提供、政策提言なども行われています。
医療者も患者会に参加することで多くを学んでおり、ご興味のある方はぜひ一度ご相談ください。
妊娠糖尿病・糖尿病合併妊娠
妊娠糖尿病とは、妊娠中に初めて血糖値の異常が見られ、まだ明らかな糖尿病と診断されていない状態を指します。
妊娠前から糖尿病がある場合や、既存の糖尿病を抱えたまま妊娠するケースは「糖尿病合併妊娠」と呼ばれ、妊娠糖尿病には含まれません。
いずれの場合も、妊娠中に血糖値が高い状態が続くと、母体や胎児にさまざまな影響が出る可能性があるため、適切な管理や対策が重要です。
-
母体リスク
早産、妊娠高血圧症候群、羊水過多症、尿路感染症など
-
胎児リスク
先天奇形、巨大児、新生児の低血糖など
検査方法


診断基準
75g経口ブドウ糖負荷試験(OGTT)で、以下の1項目以上があてはまる場合を妊娠糖尿病と診断します。
-
空腹時≧92 mg/dL
-
1時間値≧180 mg/dL
-
2時間値≧153 mg/dL
75gOGTTの3項目のうち2項目が基準を超える方、または1項目のみ基準を超えていてBMIが25以上の方は、保険適用で血糖測定を行うことができます。
妊娠中に食事や運動によって血糖値を適切に管理すれば、関連するリスクをできるだけ抑えることが可能です。安全な出産のためには、早めの対応が大切です。
糖尿病治療中の方が妊娠(糖尿病合併妊娠)した場合、既に経口血糖降下薬を使用している場合は、出産に向けてすべて中止し、インスリン治療に切り替える必要があります。安全な妊娠・出産のためには、妊娠前から血糖値を管理しておくことが重要です。主治医と相談し、計画的に準備を進めましょう。
糖尿病患者の死因
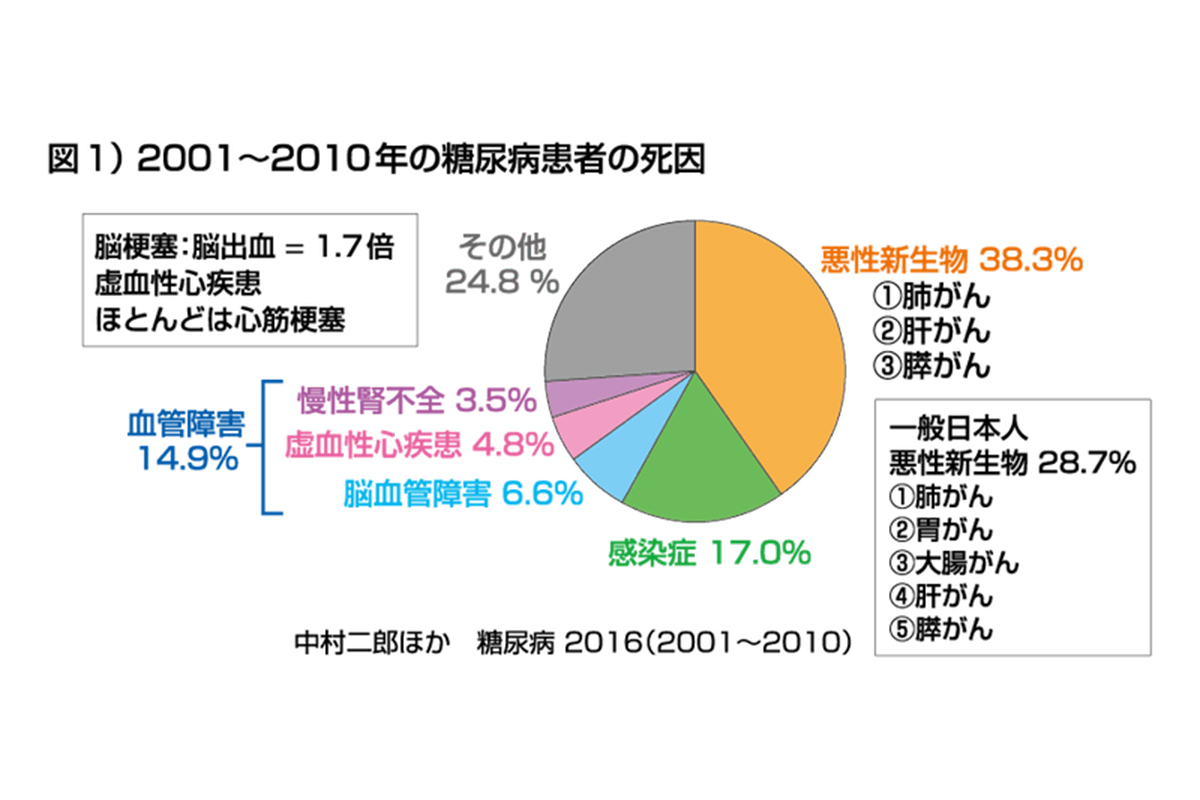
国内の糖尿病患者における死亡原因を調べたところ、最も多いのは悪性腫瘍(ガン)で、特に肺ガンが最多でした。これは糖尿病患者に限らず、ガンが全人類にとって生命に直結する疾患であることを示しています。
糖尿病の管理に集中するあまり、ガン検診が疎かにならないよう注意が必要です。
特に無症状のまま進行する肺ガンや膵臓ガンなどは早期発見が重要であり、定期的な検診をおすすめします。
当クリニックでは、定期健診に加えてクリニック内でのX線による肺ガン検査や腹部エコーによるガン検査が可能です。CT検査や内視鏡検査については、他施設への依頼により対応いたします。
Point.1型糖尿病の方へ
1型糖尿病では、血糖を調整するためのインスリンが体内で十分に作られない状態です。残念ながら自然にインスリン分泌が回復することはなく、食事から得たエネルギーや糖を適切に利用し、血糖値を安定させるためには、一生にわたりインスリン補充が必要となります。 そのため、当クリニックではインスリン治療に加え、日常生活のサポートも含めた総合的な支援を行っています。
1型糖尿病当クリニックの糖尿病治療
糖尿病治療の基本は、まず食事療法や運動療法などの生活習慣改善です。
これだけでは十分な効果が得られない場合に、薬物療法を併用し、投与のメリットとリスクを考慮しながら治療を進めます。
食事療法の基本について

- カロリー目安:理想体重(BMI 22)×25〜30kcal/日※高齢者でサルコペニアが懸念される場合は、BMI 23〜25で計算することもあります
- 栄養バランス:糖質50〜60%、タンパク質・脂質の割合を決定塩分量:糖尿病食は1日6gを目安
※あくまでも「基本の目安」です。
ライフスタイルや他の持病により調整が必要です。
運動療法の基本について

- 有酸素運動(ウォーキングなど)+レジスタンス運動(筋力トレーニング)の組み合わせが推奨
- 肥満(特に内臓脂肪が多い場合)→有酸素運動を中心にサルコペニア(筋力低下・やせ)→レジスタンス運動を中心に無酸素運動は基本的に推奨されません(糖尿病網膜症の方は特に注意)
※あくまでも「基本の考え方」です。
効果的な運動のタイミングや具体的なメニューは、生活スタイルや運動能力、他の持病に応じて調整が必要です。
薬剤療法について

2021年10月時点で、保険で使える糖尿病の内服薬は8種類あり、選択肢は多岐にわたります。
注射薬としては、従来からあるインスリン製剤がより安全かつ有効性の高いものへと進化しています。
また、ここ数年でGLP-1受容体作動薬の使用も増えており、減量効果が期待できる薬剤として注目されています。これらの薬剤は、それぞれ異なる作用機序で血糖値を下げるため、1種類だけでは十分な効果が得られない場合、複数の薬を組み合わせて治療することが必要です。
しかし、むやみに薬を使うのではなく、患者様の病状や治療目標に合わせ、最小限の薬剤で治療を行うことが重要です。
個人的な見解ではありますが、薬の選択にあたって重要なポイントごとに各薬剤を評価しましたので、参考にしていただければと思います。
| 薬剤名 | 血糖値 低下作用 |
低血糖頻度 | 体重への影響 | 費用 | 歴史 | 寿命の延長 科学的根拠 |
|---|---|---|---|---|---|---|
| ビグアナイド薬 | 強 | 低 | 減~無 | 安 | 長 | 有 |
| DPP4阻害薬 | 中 | 低 | 無 | 中 | 短 | 無 |
| SGLT2阻害薬 | 強 | 低~中 | 減 | 中 | 短 | 有 |
| イメグリミン | 強 | 低 | 無 | 中 | 短 | 無 |
| スルホニル尿素薬 | 強 | 強 | 増 | 安 | 長 | ▲ |
| グリニド | 中 | 中 | 無 | 中 | 中 | 無 |
| αグルコシダーゼ阻害薬 | 弱 | 低 | 無 | 安 | 中 | 無 |
| チアゾリンジン誘導体 | 中 | 低 | 増 | 安 | 中 | ▲ |
| GLP-1受容体アナログ | 強 | 低 | 減 | 高 | 短 | 有 |
| インスリン | 強 | 強 | 増 | 高 | 長 | 有 |
各薬剤のメリット・デメリットをしっかり理解し、患者様のライフスタイルや価値観を尊重しながら、必要な範囲で最小限の薬にとどめることが大切です。
患者様それぞれの目標HbA1c
適正なHbA1cの目標値は、患者様一人ひとりで異なります。国内の指標や世界的な基準を参考にして設定します。
目標HbA1c(日本糖尿病学会)

適切なHbA1c目標設定(アメリカ糖尿病協会)
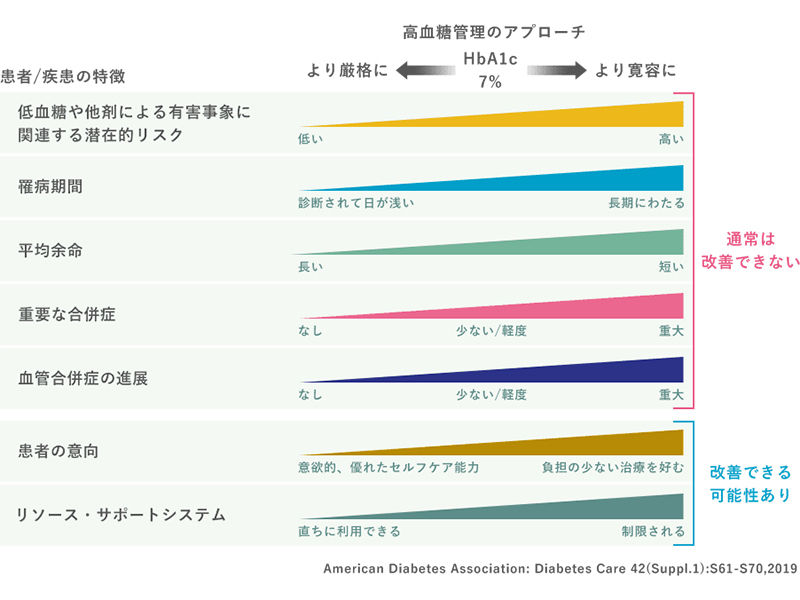
HbA1cの目標値は、個々の患者様の状況や主治医の経験を踏まえて設定することが望ましいとされています。
近年では、単に数値を下げるだけでなく、「質の高いHbA1c」を維持することも重視されるようになりました。
重要なのは、どうやって安全に、かつ長期的に良好なHbA1cを保つかという点です。
専門医としての知見を活かしながら、適切な治療計画を立てていくことが大切です。